HPV – Human papilloma viruses, inaczej wirusy brodawczaka ludzkiego, to rodzina ponad 200 typów wirusów z grupy Papillomaviridae, które charakteryzują się tropizmem (wrastaniem) do keratynocytów skóry i błon śluzowych. Szacuje się, że w ciągu życia kontakt z nosicielem wirusa HPV ma około 80% populacji.
Wszechobecny HPV
Zakażenie wirusem HPV jest jednym z najczęstszych zakażeń wirusowych na naszej planecie. Chorują wszyscy – kobiety, mężczyźni, także zwierzęta. W 2007 roku wirus brodawczaka ludzkiego wykryto aż u 291 milionów kobiet. Ponieważ pewne genotypy tego wirusa mogą powodować zmiany nowotworowe m.in. w szyjce macicy, można sobie wyobrazić, jak duży potencjał zachorowań HPV przynosi populacji kobiet.
Czy typ wirusa ma wpływ na postać kliniczną zakażenia?
Tak. Wyróżnia się dwa typy wirusów HPV: wysokoonkogenne i niskoonkogenne typy HPV. Najczęstsze typy wysokoonkogenne obejmują:
HPV -16, -18, -45, -31, -33, -52, -58, -35, -59, -56, -39, -51, -73, -68 i -66.
Najczęściej rozpoznaje się zakażenie typami: 16, 18, 45, 31 wirusa, a najrzadziej typem 66.
Wirusy wysokoonkogenne przyczyniają się do powstawania zmian przednowotworowych i nowotworów narządów płciowych, odbytu, a także pozagenitalnych – głowy i szyi.
Do najczęściej występujących niskoonkogennych HPV zaliczamy m.in. typy 6 i 11, odpowiedzialne za powstawanie kłykcin kończystych i brodawek płciowych na narządach płciowych.
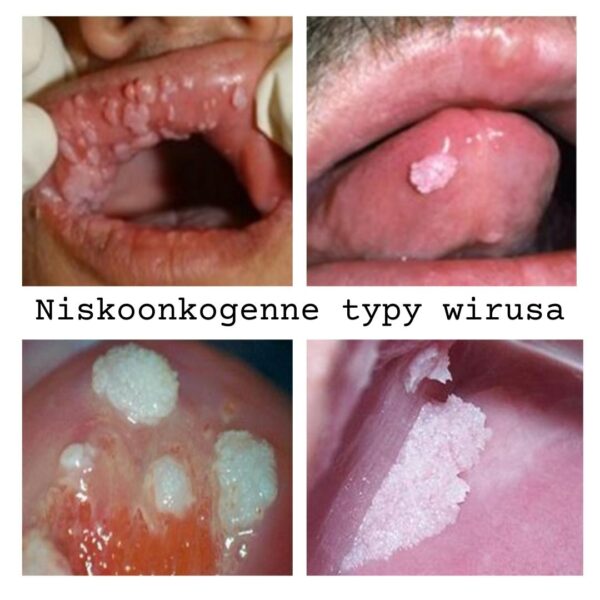
Dlaczego wirus HPV jest groźny dla zdrowia?
Ponieważ zakażenie HPV związane jest z rozwojem 7-8% nowotworów w populacji ludzkiej. Wirus ten odpowiada aż za:
- 99% przypadków raka szyjki macicy,
- 90% przypadków raka odbytu,
- 65% zachorowań na raka pochwy,
- 50% raka sromu,
- 35% raków prącia oraz
- 45-90% przypadków raka jamy ustnej i gardła.
Jak często występuje zakażenie HPV?
Zakażenie wirusem HPV wydaje się być niemal nieuniknione. Około 80% kobiet i aż 90% mężczyzn przebyło lub przejdzie przynajmniej jedno zakażenie wirusem HPV. Połowę osób zakażonych stanowią kobiety i mężczyźni w wieku 15-25 lat.
Jakie jest rozpowszechnienie poszczególnych typów HPV?
Najbardziej rozpowszechnione jest zakażenie typem HPV 16 (3,2% populacji), 18 (1,4%), 31 (0,8%) i 58 (0,7%). Typ 16 wirusa HPV jest szczególnie niebezpieczny dla kobiet, ponieważ odpowiada za około 50% przypadków raka szyjki macicy. W połączeniu z typem 18 ryzyko nowotworu wzrasta do 70%. Typy 16, 18, 45, 31, 33, 52, i 58 odpowiadają za 90% nowotworów nabłonkowych zależnych od HPV.
Jak wygląda przebieg zakażenia HPV?
70-90% zakażeń przebiega bezobjawowo i ustępuje samoistnie w ciągu 1-2 lat w nieznanym mechanizmie. U około 10% zakażenie przechodzi w postać przewlekłą. Przetrwałe zakażenie typami wysokoonkogennymi HPV odpowiada za rozwój zmian przednowotworowych szyjki macicy i za rozwój raka.
Co sprzyja procesowi powstawania raka na podłożu zakażenia HPV?
Kancerogeneza na podłożu zakażenia HPV jest procesem złożonym i długotrwałym, rozwija się latami. Sprzyjają jej: immunosupresja, zakażenie HIV oraz innymi chorobami przenoszonymi drogą płciową (Herpes simplex, chlamidia, rzeżączka), wielorództwo i młody wiek w pierwszej ciąży.
Jak wygląda droga zakażenia?
Zakażenie następuje przez kontakt skóra-skóra lub skóra-błony śluzowe osoby zakażonej. Dlatego najczęstszą drogą zakażenia jest po prostu stosunek płciowy: analny, oralny lub waginalny.

Dużo rzadszą drogą zakażenie jest przeniesienie wirusa z matki na dziecko podczas porodu.
Wirus HPV jest odporny na standardową dezynfekcję, może więc utrzymywać się na różnych przedmiotach oraz na ciele przez długi czas, dlatego zakażenie inną drogą niż kontakt płciowy, choć rzadkie, jest możliwe.
Czy jest możliwość zakażenia dziecka od zakażonej matki?
Jest taka możliwość, choć zdarza się to rzadko. Największe ryzyko zakażenia występuje podczas porodu drogami natury. Szczególne narażone na zakażenie dziecka są pacjentki z kłykcinami pochwy i sromu (aż 200 razy wyższe ryzyko), stąd stanowią one wskazanie do cięcia cesarskiego. W przypadku porodu drogami natury przez matkę z kłykcinami może rozwinąć się młodzieńcza brodawczakowatość krtani, niebezpieczna i nawracająca.
Dlaczego palenie tytoniu jest czynnikiem współistniejącym z rakiem szyjki macicy?
U kobiet palących w śluzie szyjkowym stwierdza się nikotynę oraz jej metabolit – kotyninę, które są odpowiedzialne za zmniejszenie miejscowej odpowiedzi immunologicznej.

Dlaczego dieta bogata w warzywa i owoce, w tym witaminę A działa ochronnie w zakażeniach HPV?
Witamina A hamuje ekspresję pewnych białek wirusa HPV (E6 i E7) oraz działa antyproliferacyjnie.

Czy wieloródki mają większe ryzyko przetrwałej infekcji HPV i rozwoju raka szyjki macicy?
Tak. Okres ciąży działa immunomodulująco, tzn., że najczęściej właśnie podczas ciąży wzrasta tolerancja immunologiczna na różne czynniki, takie jak zakażenie HPV. Łatwiej wówczas o aktywację zakażenia HPV oraz przejście w jego postać przewlekłą. Progesteron ciążowy działa na pewne rejony genomu HPV, co dodatkowo indukuje przemiany nowotworowe.
Jak antykoncepcja hormonalna wpływa na zakażenie HPV?
Środki hormonalne zwiększają transkrypcję mRNA HPV, co wzmaga działanie onkogenne wirusów.
Czy obrzezanie u partnera ma wpływ na ryzyko zakażenia HPV?
Obrzezanie zmniejsza kilkukrotnie ryzyko zakażenia HPV u mężczyzny. U partnerek obrzezanych mężczyzn rak szyjki macicy występuje trzykrotnie rzadziej.
Ile trwa proces powstania raka na podłożu zakażenia HPV?
Proces kancerogenezy od zakażenia HPV do rozwoju raka trwa minimum 5-10 lat, średnio 20-25 lat.
Czy mając prawidłową cytologię można być zakażonym HPV?
Tak. Szacuje się, że około 10-11% kobiet z prawidłowym wynikiem cytologii jest zakażonych jakimś typem wirusa HPV.
Na zakończenie
Biorąc pod uwagę, jak szeroki jest temat wirusów HPV i jak mocno jest on rozprzestrzeniony na świecie, postępy medycyny w zakresie leczenia, a przede wszystkim profilaktyki chorób nowotworowych wywoływanych przez wirusa HPV, jest nieoceniony.
O szczepieniach przeciwko HPV piszemy w artykule – Nie tylko dla dziewczynek – 18 najważniejszych pytań o szczepienia na HPV.




